Как диагностируют и лечат бруксизм
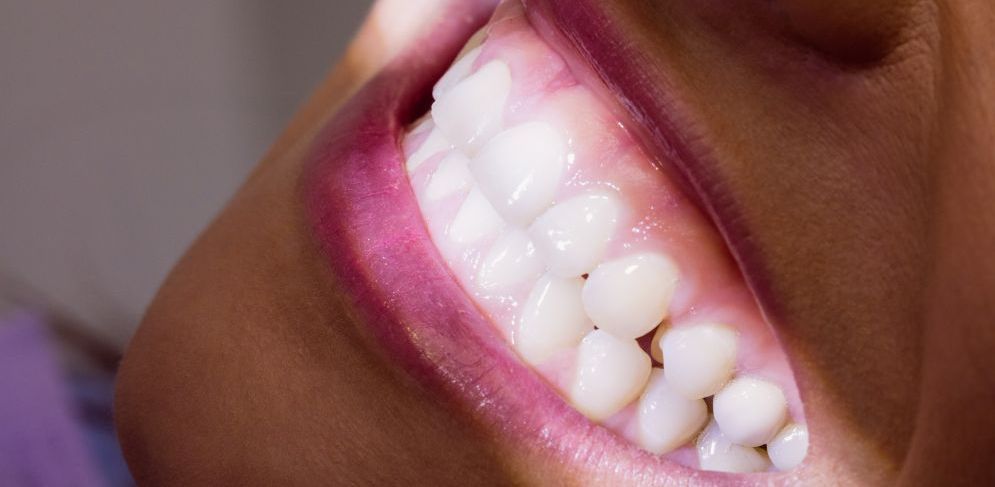
Бруксизм — стискивание челюстей и скрежетание зубами, которые проявляются во время сна (ночной бруксизм) или днём (бруксизм бодрствования). Страдают от него миллионы молодых людей: чаще всего дети (15-40%), реже — взрослые (8-10%). К возрасту 60 лет доля людей с бруксизмом снижается до 2-4%. Эта проблема недостаточно диагностируется, при этом приводит к разрушению зубов, боли в челюсти, височно-нижнечелюстном суставе и шее, головным болям.
Как заподозрить?
Обычно люди не знают, что у них бруксизм. Предположить его можно при тянущей или ноющей боли в лице, которая появляется утром. Ощущение похоже на то, которое возникает после долгого и усердного жевания. Еще заподозрить бруксизм может стоматолог, который обратит внимание на стесанные поверхности зубов. Рассказать о скрежетании зубами могут и близкие, которые спят с вам в одной комнате.
Причины
Длительное время считалось, что к бруксизму приводит дисфункция височно-нижнечелюстного сустава, но многочисленные исследования не нашли этому подтверждения. Сейчас считается, что бруксизм связан с микропробуждением длительностью от 3 до 15 секунд и активацией определенных структур нервной системы.
Частота проявлений колеблется от ночи к ночи и от недели к неделе. Некоторые пациенты могут сообщать, что симптомы усиливаются с ростом уровня стресса и тревоги, поэтому в этих случаях часто требуется помощь психотерапевта.
Основные факторы риска ночного бруксизма — сопутствующие нарушения сна (например, лунатизм, энурез), тревожность, депрессия, прием определенных лекарственных препаратов (чаще — антидепрессантов и нейролептиков), а также играет роль наследственность. По различным данным, 20-25% людей с бруксизмом сообщают, что один из членов семьи тоже страдал им.
Ночной бруксизм с высокой вероятностью приводит к повреждению и повышенной стираемости зубов, повреждениям десен и дорогостоящих имплантов, часто — к лицевым болям, повреждению височно-нижнечелюстного сустава и к головным болям. Поэтому в нашей клинике мы всем пациентам проверяем жевательные и височные мышцы.
Как проходит лечение
- Нужно устранить провоцирующие факторы (лекарственные препараты), соблюдать гигиену сна.
- Корректировать депрессию и тревогу (не влияют на частоту эпизодов бруксизма, но некоторые пациенты считают, что у них уменьшается выраженность утреннего дискомфорта в челюсти).
- Стоматологи предлагают для лечения бруксизма специальные капы.
- Другим методом лечения являются инъекции ботулинического токсина А в жевательные и височные мышцы. Препарат позволяет расслабить мышцы, участвующие в жевании, и прекратить непроизвольное сжатие челюстей и скрежетание зубами. Эту процедуру можно сделать у нас в клинике.
Больше статей о головной боли читайте в нашем Телеграм-канале.
Другие статьи
Продолжаем разговор о самых популярных (и при этом очень сомнительных) диагнозах на территории России и постсоветского пространства.⠀
Сегодня вторая часть — про ДЭП (дисциркуляторная энцефалопатия).
Диагноз ДЭП часто ставят людям старше 50 лет, у которых есть заболевания сердца и сосудов. Практика показывает, что правильные диагнозы при таких факторах – это:
- мигрень;
- головная боль напряжения;
- панические атаки;
- депрессивные расстройства
- когнитивные нарушения (деменции).
Согласитесь, «поражение головного мозга от нарушения кровоснабжения» звучит убедительней, чем диагноз «мигрень». Но и а) страшнее и безысходнее, б) не дает по-настоящему лечить.
Почему врачи до сих пор ставят такие диагнозы?
Чаще всего не со зла. Иногда врачи учились давным-давно, когда такие диагнозы ещё были в ходу. Иногда у них просто нет времени на долгие объяснения. Еще не каждый человек с готовностью будет слушать, почему ему стоит обратиться к «страшному» врачу психиатру (хотя они не такие уж страшные и здорово помогают). Иногда врачи стараются говорить с пациентами вроде на знакомом им языке (вы ведь все раньше слышали о ВСД).
Поэтому, если вам или вашим близким поставили диагноз из трех букв, будьте бдительными и обратитесь за вторым мнением.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Продолжаем о триптанах. Как принимать и что нужно знать разобрали в первой части.
А теперь наш невролог, специалист по головной боли Алихан Ужахов предлагает ознакомиться с основными противопоказаниями к приему триптанов:
- офтальмоплегическая краниальная нейропатия (офтальмоплегическая мигрень), базилярная мигрень, гемиплегическая мигрень (увеличивается риск инсульта);
- любые формы ишемической болезни сердца (стенокардия, инфаркт миокарда и т.д.) – ухудшается ишемия сердца за счет сужения и без того суженных сосудов;
- неконтролируемая артериальная гипертензия (когда подобранные антигипертензивные препараты не могут удержать цифры артериального давления в пределах допустимой нормы). Сосудистый тонус участвует в патогенезе артериальной гипертензии. Триптаны его повышают, усугубляя течение гипертензии;
- инсульт или преходящее нарушение мозгового кровообращения (та же история, что и с ишемической болезнью сердца, только в мозге);
- одновременный прием препаратов, содержащих эрготамин или его производные (метисергид) или других триптанов (увеличивается риск побочных эффектов за счет сходного механизма действия) – обязательно расскажите врачу, какие препараты вы используете, чтобы убедиться, что триптаны безопасны.
Кстати, вопреки распространенному мнению, триптаны можно одновременно принимать с антидепрессантами из группы СИОЗС (сертралин, эсциталопрам, флуокстеин и др.) и СИОЗСН (венлафаксин и дулоксетин) без риска возникновения серотонинового синдрома (JAMA Neurol. 2018 May 1;75(5):566-572. doi: 10.1001/jamaneurol.2017.5144).
Поэтому важно помнить, что триптаны нужно принимать исключительно по назначению невролога-цефалголога – врача, специализирующегося на головной боли.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Еще один летний фактор, который может спровоцировать и усилить головную боль — жара, то есть сильно нагретый солнцем воздух. Исследования это подтверждают: каждое повышение температуры окружающей среды на 5 градусов по Цельсию увеличивает вероятность приступа мигрени на 7,5%.
Активность солнца и высокая температура воздуха опасны еще и общим перегревом организма. При продолжительном нахождении в жаре и духоте может наступить тепловой удар — достаточно серьезное изменение самочувствия, когда к головной боли добавляются слабость, тошнота, головокружение, учащение пульса и дыхания. При сильном перегреве возможны спутанность и потеря сознания, судороги. В такой ситуации человеку срочно нужна профессиональная медицинская помощь.
Поэтому, когда столбик термометра зашкаливает и становится жарко:
– По возможности не выходите на улицу в самые жаркие часы дня или выстраивайте маршрут перемещений по городу так, чтобы по максимуму находиться в затененных местах или кондиционированных помещениях.– Снова напоминаем — пейте побольше воды!
– Сделайте прохладный компресс — намочите полотенце холодной водой и приложите ко лбу или шее.
– Протрите кубиками льда запястья, шею и лоб. Таким же образом можно нанести эфирное масло мяты, которое за счет ментола дает ощущение охлаждения и облегчает головную боль.
– Чтобы быстрее охладиться, окуните босые ноги в холодную воду или примите освежающий душ.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.

Односторонняя пульсирующая головная боль может говорить не только о мигрени, но и быть признаком пароксизмальной гемикрании. Это особый тип головной боли, который отличается от мигрени дополнительными симптомами, такими как слезотечение, покраснение глаза и заложенность носа.
Разобраться в причинах головной боли вам помогут неврологи-цефалгологи нашей клиники. От точного диагноза будет зависеть лечение заболевания: в случае мигрени подбирают антимигренозную терапию, а при пароксизмальной гемикрании назначают те препараты, которые эффективно устраняют приступы.
Общая информация
Пароксизмальная гемикрания — это редкий тип первичной головной боли, то есть самостоятельного заболевания, а не следствия других болезней. Отличается приступами строго односторонней, очень сильной, пульсирующей боли, обычно затрагивающей глазницу, висок или лоб. Головная боль также сопровождается слезотечением, покраснением глаза, опущением века (птозом) и заложенностью носа на стороне боли.
Приступы могут длиться от 2 минут до получаса и повторяются несколько раз (от 5 до 40) в день с короткими промежутками. Эпизодическая и хроническая пароксизмальная гемикрания чаще всего затрагивает женщин, но может встречаться и у мужчин.
Причины возникновения
Причины развития пароксизмальной гемикрании до конца не изучены. Эксперты связывают это состояние с аномальной активацией центральных и периферических нервных структур, которые отвечают за болевую реакцию в области лица и головы.
Как развивается заболевание
Считается, что в развитии пароксизмальной гемикрании задействовано несколько структур:
1. Гипоталамус. Он играет ключевую роль в регуляции циркадных ритмов и других вегетативных (автономных) функций. Исследования с использованием МРТ показывают гиперактивность в гипоталамусе во время приступов гемикрании. Это объясняет циклическую природу боли и связь с такими вегетативными симптомами, как слезотечение, заложенность носа.
2. Тригемино-васкулярная система. Тройничный нерв участвует в восприятии и передаче болевых сигналов от лица к мозгу. Активация системы, особенно ее глазничной ветви, приводит к односторонней боли в области глазницы, головы и лица.
3. Вегетативная нервная система. Тригеминальная рефлекторная дуга также вовлекает в процесс вегетативную нервную систему, что вызывает характерные для пароксизмальной гемикрании симптомы: покраснение глаз, отечность век, опущение века, слезотечение, заложенность носа, потливость лба и лица.
4. Сосуды головного мозга и лица. При гемикрании, как и при мигрени, отмечают развитие нейровоспаления, связанного с активацией нейропептидов и медиаторов воспаления — субстанции P, кальцитонин-ген-родственного пептида (CGRP). Это запускает и поддерживает болевую реакцию.
Виды
Классификация пароксизмальной гемикрании построена на частоте и длительности приступов. В Международной классификации головных болей выделяют:
– Эпизодическую пароксизмальную гемикранию. Приступы возникают периодами, которые длятся от 7 дней до 1 года. Они разделяются безболевыми промежутками (ремиссиями) по 3 месяца минимум.
– Хроническую пароксизмальную гемикранию. При этой форме приступы головной боли проявляются на протяжении более 1 года, без ремиссий или с безболевыми периодами менее 3 месяцев.
Симптомы
Главными признаками эпизодической и хронической пароксизмальной гемикрании являются:
– Односторонняя головная боль. Боль всегда расположена только на одной стороне головы, чаще всего в области глазницы, виска и лба. Она может носить пульсирующий, давящий или колющий характер.
– Слезотечение и покраснение глаза. Всегда происходит на стороне головной боли.
– Заложенность носа или ринорея (выделение водянистой слизи) на стороне боли.
– Опущение века (птоз) и сужение зрачка. Развиваются редко, но если происходят, то только на стороне боли.
– Изменения в поведении. Интенсивность боли достигает высокого уровня, из-за чего человек может находиться в состоянии сильного беспокойства.
– Кратковременность приступов. Как правило, они длятся от 2 до 30 минут.
– Высокая частота приступов. Количество эпизодов головной боли в день может достигать 40 раз.

Диагностика
Ведущий метод диагностики пароксизмальной гемикрании — детальный опрос. Невролог-цефалголог выясняет все симптомы расстройства, характер, локализацию боли, когда и при каких обстоятельствах появляется приступ, сколько он длится, что его сопровождает и какие методы его прерывания использует человек. Для того, чтобы информация была полной, мы рекомендуем вести дневник головной боли и записывать все свои симптомы. Например, можно это делать с помощью телеграм-бота Мигребот.
На приеме доктору важно исключить другие первичные головные боли, такие как мигрень, колющая головная боль, кластерная головная боль, SUNCT/SUNA, невралгия тройничного нерва. Если врач выявляет «красные флаги», указывающие на заболевания, которые могли стать причиной вторичной головной боли, он назначает дополнительные исследования, например, КТ или МРТ.
Одной из диагностически значимых проб при пароксизмальной гемикрании является тестовое лечение индометацином. Этот препарат эффективно и быстро купирует приступ головной боли. При этом другие обезболивающие (парацетамол, ибупрофен) не дают подобного результата.
Лечение пароксизмальной гемикрании
Основным и самым эффективным методом лечения пароксизмальной гемикрании является прием нестероидного противовоспалительного препарата — индометацина.
Он блокирует синтез медиаторов воспаления, что помогает быстро купировать болевой синдром. Этот препарат оказывает почти мгновенный эффект и снимает приступы боли у подавляющего большинства людей.
Врач назначает индивидуальную дозировку индометацина, обычно начиная с высокой дозы и постепенно снижая ее до минимально эффективной, которая способна предотвратить появление приступов. Поскольку индометацин оказывает повреждающее воздействие на слизистую желудка и может вызвать химический гастрит и язву, человеку назначают ингибиторы протонной помпы для защиты слизистой желудка.
Если терапия индометацином невозможна из-за противопоказаний или индивидуальной непереносимости, то рассматривают альтернативные методы лечения: прием блокаторов кальциевых каналов, других нестероидных противовоспалительных средств, антиконвульсантов или глюкокортикостероидов.
Прогноз и профилактика
При правильной терапии прогноз для большинства людей, страдающих пароксизмальной гемикранией, очень благоприятный. Отсутствие эффективного лечения может привести к более тяжелому и хроническому течению заболевания.
В качестве профилактической терапии используют индометацин в низких дозах. Особенно это актуально при хроническом течении расстройства.
Если вас беспокоит сильная односторонняя головная боль со слезотечением и заложенностью носа — обратитесь к нашим неврологам-цефалгологам. Они помогут установить точную причину симптомов и назначат эффективное лечение.
Врачи «Университетской клиники головной боли» в Москве — эксперты мирового уровня, авторы многих научных статей в международных и российских изданиях. Не только диагностируют и лечат все виды головных болей у взрослых и детей с рождения, но и обучают других врачей. Консультируют очно и дистанционно.
Узнать цены на услуги или записаться на консультацию можно через мессенджеры, форму на сайте и по телефону.
Материал подготовлен вместе с нашим неврологом-цефалгологом Эльдаром Замировичем Мамхеговым.

В этой части наш невролог-цефалголог Алихан Ужахов @dr_alikhandro продолжает тему триптанов и рассказывает о побочных эффектах.
Побочные эффекты триптанов
проявляются достаточно часто и бывают ярко выраженными. И если человек не знал о них или не вернулся к врачу, чтобы обсудить проблему и найти решение, то есть вероятность, что он бросит принимать триптаны. А зря! Это хорошее антимигренозное средство, если подобрано правильно.
В основном побочные эффекты проявляются в начале действия триптана. И чем выше доза триптана, тем они могут быть выраженнее. Чаще всего отмечается:
- тошнота,
- учащенное сердцебиение,
- легкое головокружение,
- общая слабость, сонливость,
- трудности с концентрацией внимания и мышлением,
- ощущение стягивания или сдавливания шеи, нижней челюсти, грудной клетки,
- ощущение покалывания в конечностях, чувство жжения на коже,
- эйфория (возможно, связана с тем, что боль прошла)
- и (парадокс!) временное усиление головной боли.
Как управлять побочными эффектами
- Во-первых, подбирать триптаны нужно с врачом, который специализируется на лечении головных болей (невролог-цефалголог). Это рецептурный препарат, имеет не только побочные эффекты, но и ряд противопоказаний (о них во второй части статьи из этой серии).
- Во-вторых, все триптаны действуют одинаково, но результаты воздействия могут быть разными (зависит от индивидуальной чувствительности, производителя, фармакокинетики препарата). Поэтому, если эффективность от триптана не достигнута – врач подберет другую дозировку или другой триптан, который может больше подойти именно вам.
- Не принимать триптаны в дозе выше той, которую рекомендовал врач.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Несмотря на то, что головная боль считается преимущественно “женской” болезнью, мучительные ощущения сильной головной боли знакомы не только женщинам, но и мужчинам. Чтобы избавиться от изматывающего состояния, нужно искать и устранять причину цефалгии.
Расскажем о самых распространенных головных болях, которые беспокоят мужчин, как их правильно диагностировать и лечить.
Какой бывает мужская головная боль?
У мужчин головная боль может быть первичной и вторичной.
Первичные головные боли — самостоятельные заболевания, при которых голова болит непосредственно из-за дисфункции болевой и противоболевой систем мозга. Ключевыми структурами считаются гипоталамус и тригемино-васкулярная зона. Здесь происходит формирование болевого импульса и выброс болевого нейропептида — кальцитонин ген-родственного пептида (CGRP). Его активность вызывает нейрогенное воспаление, изменяет тонус сосудов, чем раздражает болевые рецепторы. Из-за этого формируются болевые ощущения в голове.
Вторичные головные боли являются симптомами других болезней, например, черепно-мозговой травмы, опухоли или инфекции.
Почему у мужчин болит голова?
Частые приступы головной боли у мужчин чаще всего вызваны следующими причинами:
-
Головная боль напряжения. Провоцируется длительным напряжением мышц в затылке, шее и иногда в области височно-нижнечелюстного сустава. Постоянные статические нагрузки головы и шеи формируют очаг гипервозбудимых нейронов, которые непрерывно передают болевой импульс в мозг. Когда происходит истощение всех систем, боль превращается в хроническую, монотонную.
-
Кластерная головная боль. У мужчин развивается в 3 чаще, чем у женщин. Это односторонняя, очень резкая и интенсивная боль в висках и области глаза, которая сопровождается слезотечением, заложенностью носа, покраснением глаза, опущением века и сильным беспокойством.
-
Головная боль, связанная с сексуальной активностью. Это редкая форма первичной цефалгии, при которой боль в голове провоцируют возбуждение и оргазм. Приступы могут быть достаточно сильными и внезапными, но обычно длятся несколько минут.
-
Мигрень. Встречается у мужчин не часто — только в 9% случаев. Обычно мигренозные приступы провоцируют физические нагрузки, стресс, переутомление, алкоголь, дефицит или переизбыток сна.
Диагностика мужских головных болей
Ключевыми особенностями цефалгий у мужчин являются их индивидуальные триггеры. В ходе приема невролог-цефалголог проведет опрос и неврологический осмотр мужчины — это международный стандарт диагностики первичных головных болей. Особое внимание врач уделит провокаторам боли. Мы можем помочь вам научиться их выявлять и эффективно избегать.
Среди самых распространенных триггеров головных болей:
-
стресс;
-
физические нагрузки;
-
длительное статичное положение головы и шеи;
-
определенные продукты питания;
-
алкоголь;
-
дефицит или переизбыток сна.
Чтобы диагностика была быстрой и эффективной, мы рекомендуем вести дневник головной боли. Это полезная и принятая во всем мире практика, которая помогает не только в диагностическом поиске, но и в лечении цефалгий. Вы можете записывать все данные о том, как болит голова, в бумажном виде или вести бесплатный электронный дневник Мигребот в Telegram.
В большинстве случаев наши неврологи-цефалгологи благодаря своему опыту и специализации исключительно на проблеме головной боли устанавливают диагноз за один прием. Дополнительные исследования, такие как КТ или МРТ, врач назначит, только если заметит тревожные сигналы — «красные флаги», указывающие на вторичную цефалгию.
Лечение и профилактика головных болей у мужчин
Лечение цефалгии зависит от ее причины.
В случае первичных цефалгий необходимо снять (купировать) приступ и провести профилактику головной боли.
Для купирования приступа головной боли напряжения мы применяем как медикаментозные, так и немедикаментозные методы для снятия боли. Например, нелекарственные способы, которые вы можете сами использовать до визита к врачу — теплые или холодные компрессы на область шеи, горячий душ или ванна.
Для снижения частоты головной боли напряжения назначаем миорелаксанты и некоторые антидепрессанты. Также сокращает количество приступов и уменьшает их интенсивность коррекция образа жизни: научитесь практикам релаксации, держите правильную осанку в течение дня, занимайтесь умеренными физическими нагрузками.
Эти методы часто недооценивают, но они очень эффективны для профилактики цефалгии.
Для снятия приступа кластерной головной боли эффективно вдыхание высококонцентрированного кислорода на протяжении 15-20 минут. Также используем препараты в спреях (триптаны, эрготамин, лидокаин). Для профилактики назначаем верапамил и моноклональные антитела.
При головной боли, связанной с сексуальной активностью, применяем препараты из группы НПВС и триптаны, а для профилактики используем медикаментозные и немедикаментозные методы. Среди профилактических средств эффективностью обладают бета-адреноблокаторы, индометацин. Врач может назначить их для приема за 20-30 минут до полового акта.
При мигрени для снятия приступов подбираем оптимальную медикаментозную терапию. Для профилактики применяем ботулинотерапию и используем самое современное лечение препаратами на основе моноклональных антител — «Аджови» и «Иринэкс».
Из дополнительных способов предотвратить приступы помогут дыхательные техники или позы, которые не провоцируют натуживание и задержку дыхания.
Подобрать эффективную тактику лечения сможет врач. Оптимальным вариантом будет обратиться к неврологу-цефалгологу. Он определит причину головной боли и вместе с вами найдет подходящий вариант терапии, чтобы справиться с приступами.
В команде врачей «Университетской клиники головной боли» в Москве собраны эксперты мирового уровня, которые используют в своей практике методы с доказанной эффективностью и безопасностью. Наши неврологи-цефалгологи по международным стандартам лечат все виды головных болей, включая сложные случаи. Также обучают других врачей и ведут научную работу. Мы принимаем взрослых и детей с рождения. Консультируем очно и дистанционно.
Если вас беспокоит сильная и частая головная боль — обратитесь к любому из неврологов-цефалгологов нашей клиники. Для записи и уточнения стоимости консультаций можно позвонить по телефону или написать в мессенджеры.
Материал подготовлен вместе с нашим неврологом-цефалгологом Ниной Вячеславовной Коптенко.
Одним из методов терапии мигрени в нашей клинике является лечение анти-CGRP(r) моноклональными антителами (Иринэкс, Аджови). Они помогают, в среднем, у половины пациентов сократить наполовину количество дней с мигренью в месяц, а у кого-то приступы исчезнут полностью, всё индивидуально. Моноклональные антитела действуют непосредственно на причину мигрени, не влияя на другие системы организма!
Что же такое моноклональные антитела?
Слово антитела в последние пару лет у всех на слуху и многие знают, что это специальные молекулы нашей иммунной системой, которые выполняют важную роль в борьбе с вирусами и бактериями. Главное свойство антител – это высокая специфичность. Они действуют только на ту мишень, против которой они были созданы. Например, после прививки от полиомиелита вырабатываются антитела, которые защищают нас от этой болезни много лет. А вот прививку от гриппа нам нужно повторять каждый год, так как этот вирус регулярно изменяется и наши прошлогодние антитела его уже не узнают, так как "заточены" строго под определенный прошлогодний вариант этого вируса.
Именно эта высокая избирательность в действии антител и привела к их широкому использованию в медицине. К примеру, если мы знаем какую-то особую "подпись" болезни, например, какой-то определенный рецептор, мы можем сделать антитела именно против этого рецептора. Ну, и чтобы точно подействовало, нам нужно этих антител много и строго одинаковых, как клоны. Это и значит "моноклональные антитела". Впервые такая терапия появилась в онкологии, когда выяснили, что у некоторых опухолевых клеток есть особые рецепторы, отличающие их от нормальных клеток. Это позволило точечно (таргетно) удалять опухолевые клетки, а не "выжигать" все подряд химиотерапией. Впоследствии, когда стали понятны особенности таких болезней, как бронхиальная астма, псориаз, рассеянный склероз – для их лечения тоже появились таргетные препараты моноклональных антител.
Что же с мигренью? Было обнаружено, что у многих пациентов с мигренью значительно повышается уровень особого белка – кальцитонин-ген родственного пептида (CGRP). Оказалось, что он, как ручка громкости боли – чем его больше, тем сильнее и чаще приступы мигрени. И ученые придумали и синтезировали моноклональные антитела, которые блокируют CGRP или его рецептор.
Моноклональные антитела точно знают, какие мишени в организме нужно атаковать, и блокируют только их, не влияя на другое и не вызывая ненужные нам негативные эффекты. Из побочных эффектов возникают только локальные реакции от введения – жжение и покраснение в месте укола у примерно 20% людей. Но это кратковременные неудобства.
Кроме того, моноклональные антитела очень долго выводятся из организма, около 4 недель, и это дает еще одно важное преимущество – они обеспечивают длительный эффект. А это важно для профилактического лечения мигрени, когда мы хотим снизить число приступов – теперь нет необходимости принимать препараты ежедневно. Лечение проводится раз в месяц или раз в три месяца!
Эта терапия эффективна примерно у ⅔ пациентов с мигренью – приступы сокращаются минимум в 2 раза (например, до лечения было 10 дней с мигренью в месяц – после лечения 5 дней и меньше). У примерно 20% людей с эпизодической мигренью приступы уходят полностью!
Эффект может появиться уже через неделю после первой инъекции, а понять, попал ли человек в эту группу ⅔ , которым антитела помогают, мы можем через 3 месяца терапии. А в целом терапия длится 6-12 или 18 месяцев, но есть случаи и 5-летнего непрерывного использования такой практики.
Возможно, именно этот метод станет ключом к вашему хорошему самочувствию. Но не забывайте, что каждый человек уникален и лечение должно быть индивидуальным. Ведь, как и любой другой метод, моноклональные антитела имеют свои ограничения и подходят не всем.
Препарат рецептурный, перед началом лечения необходимо проконсультироваться с врачом и провести все необходимые исследования.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Существует множество мифов относительно причин головной боли. Неспециалисты не знают, что в 90% случаев это самостоятельные заболевания, а не симптомы других расстройств. Чаще всего встречаются головная боль напряжения или мигрень.
Головная боль по причине других заболеваний или травм встречается гораздо реже. Такие виды относятся к вторичным головным болям.
Группа вторичных головных болей включает в себя огромное количество форм. Они могут носить временный или постоянный характер, иметь разную длительность и интенсивность, располагаться с одной или обеих сторон головы, но главное — они появляются и исчезают вместе с основной болезнью.
Головная боль, связанная с новообразованиями головного мозга
Головная боль может возникать при разных опухолях или метастазах в головной мозг. Обычно она появляется при быстром росте опухоли и ее расположении в задней части мозга. Особенности боли при опухолях мозга — ее прогрессирующий характер и наличие других неврологических симптомов помимо боли (нарушение зрения, речи, чувствительности или движений). Также может присутствовать тошнота. Еще один важный симптом – обычные средства от мигрени или головной боли напряжения перестают работать.
Коллоидная киста головного мозга
При расположении кисты в желудочке головного мозга могут развиться эпизоды сильной и внезапной головной боли, которые провоцируются сменой положения тела.
Головная боль, связанная с сосудистой патологией
Речь идет не об атеросклерозе или извитости сосудов шеи. Эти состояния не вызывают головных болей. Чаще всего сосудистые боли в голове внезапные, сильные и развиваются из-за разрыва аневризмы, мальформации или тромбоза вен. Это жизнеугрожающие состояния, которые требуют неотложной помощи.
Внутричерепные кровоизлияния
Кровоизлияние может случиться непосредственно в ткань головного мозга или под оболочки (субарахноидальное и субдуральное). Любое из них протекает с сильной головной болью (громоподобной, нарастающей от 1 до 10 баллов до считанные секунды) на стороне поражения и нарушением неврологических функций (движений, речи, сознания).
ТИА и ишемический инсульт
ТИА (транзиторная ишемическая атака) — это преходящее (менее 24 часов) неврологическое расстройство, которое появляется из-за временного очагового нарушения кровотока в ткани головного мозга. ТИА с сильной цефалгией легко возможно спутать с мигренью с аурой. Отличием служит начало течения: при ишемической атаке оно внезапное, а при мигрени с аурой плавное и постепенное. При инсульте просто пропадает часть видимого поля зрения, при мигрени же видны зрительные искажения - яркие зигзаги, пятно в форме фасоли, вспышки.
Головная боль при ишемическом инсульте бывает не часто и обычно встречается в случае расслоения мозговой артерии. Она может возникать с одной или обеих сторон головы. Главными симптомами ишемического инсульта является нарушение движений, речи, чувствительности, координации движений и сознания.
Артериальная диссекция
Диссекция – расслоение стенки артерии, из-за которого кровь из просвета сосуда вытекает наружу (под оболочки или в ткань головного мозга). Головная боль при диссекции шейных артерий сопровождается болью в шее.
Боль в голове появляется внезапно и может продолжаться несколько дней или даже недель.
Тромбоз венозного синуса
У людей со склонностью к тромбообразованию (курильщики, люди с фибрилляцией предсердий, ожирением, женщины, принимающие оральные контрацептивы) повышен риск закупорки мозговых вен сгустками крови. Головная боль возникает в 80-90% случаев. Она сильная, охватывает обе стороны головы и сопровождается неврологическим нарушениями. При одностороннем характере напоминает мигрень или кластерную головную боль.
Синдром обратимой церебральной вазоконстрикции
Механизм образования этого заболевания не до конца изучен. Причина боли - сильный спазм сосудов мозга. При СОЦВ мозговые артерии выглядят как бусы (участки расширения чередуются с участками сужения). Повышается риск развития инфаркта головного мозга и кровоизлияния. Головная боль провоцируется физическими нагрузками, сексом, эмоциональным перенапряжением. Боль в голове громоподобная, и ее эпизоды могут повторяться несколько раз на протяжении 1-2 недель.
Головная боль от повышенного артериального давления
Последние исследования не обнаружили связи между головной болью и артериальной гипертензией легкой и средней степени. В большинстве случаев боль в голове проявляется при значениях АД от 180/120 мм. рт. ст. (то есть при гипертоническом кризе). Существуют данные о развитии головной боли при большом стаже гипертензии и наличии гипертонической энцефалопатии. Также боль в голове может появиться при преэклампсии и эклампсии у беременных. Заболевание сопровождается повышенным артериальным давлением, отеками и обнаружением белка в моче (в норме его нет).
В реальности во многих случаях, о которых мы привыкли думать «головная боль возникла от давления» механизм обратный: организм реагирует на головную боль, например, во время приступа мигрени (как и любую другую боль) подъемом давления.
Головная боль при заболеваниях сердца
Появляется на фоне ишемической болезни сердца в 6% случаев. Она называется кардиальная цефалгия. Она похожа на мигрень, и это основной дифференциальный диагноз такой цефалгии. Заподозрить ее можно, если у человека с ишемической болезнью сердца головная боль возникает в ответ на физическую нагрузку. Боль умеренная или сильная, может сопровождаться тошнотой и болью в груди. Такую головную боль можно снять нитроглицерином, что подтверждает ее происхождение. Очень важно правильно диагностировать этот вид головной боли, так как прием триптанов и эрготамина при ишемической болезни сердца противопоказан.
Головная боль при системных заболеваниях
Боль в голове может возникать из-за проблем с другими органами. Самыми распространенными системными причинами являются:
-
Синдром Толосы-Ханта. Боль возникает из-за воспаления тканей в области крупной вены черепа и орбиты глаза. Человека беспокоят головная боль и боль в области глаза на стороне поражения. Могут быть опущение верхнего века и нарушение зрения. Обычно развивается у детей.
-
Гигантоклеточный артериит. Происходит воспаление сосудистой стенки. Чаще всего болезнь развивается у людей старше 50 лет и затрагивает область головы и шеи. Височная артерия страдает первой (в 80% случаев). Человек жалуется на боль с одной стороны головы, в области виска. Боль усиливается при надавливании и жевании. Иногда повышается температура тела, беспокоят общая слабость и ночное потоотделение.
-
Инфекции головного мозга. Бактериальные, вирусные, грибковые и другие менингиты и менингоэнцефалиты протекают с головными болями разной длительности и интенсивности. Обычно они диффузные и сопровождающиеся лихорадкой, напряжением затылочных мышц, нарушением неврологических функций и судорогами.
-
Общие инфекции (грипп, герпес вирус, аденовирус, бактериальная пневмония, COVID-19). Людей беспокоит головная боль разной интенсивности и есть симптомы интоксикации (лихорадка, слабость, боль в мышцах, озноб).
-
Черепно-мозговая травма. Может возникать при разных степенях тяжести травмы и сохраняться на срок более 3 месяцев. Обычно носит диффузный характер и умеренную интенсивность. МРТ может подтвердить перелом костей черепа, ушиб головного мозга и внутримозговое кровоизлияние из-за травмы.
-
Краниотомия (трепанация черепа). Нарушение целостности костей черепа напрямую раздражает болевые рецепторы его оболочек. Обычно возникают на стороне вмешательства, но могут быть диффузными и напоминать головную боль напряжения или мигрень. У ¼ людей головная боль после трепанации может стать постоянной.
Головные боли, связанные с заболеваниями глаз, уха, носа и его придаточных пазух и височно-нижнечелюстной области
Чаще всего боль возникает при:
-
Острой закрытоугольной глаукоме. Голова болит на стороне пораженного глаза. Помимо цефалгии, человек жалуется на боль в глазах, снижение остроты зрения, покраснение глаз, тошноту и рвоту. При внутриглазном давлении свыше 30 мм. рт. ст. растет риск потери зрения.
-
Трохлеите. Воспаление оболочки косой мышцы глаза вызывает головную боль в области лба и глаза. Она усиливается при движениях глаз и чтении.
-
Риносинусите. Воспаление слизистой носа и околоносовых пазух нередко сопровождается головной болью. Помимо цефалгии у человека есть заложенность и выделения из носа, боль в лице, особенно при надавливании в проекции пазух, и снижение обоняния.
-
Заболевания височно-нижнечелюстной области. Цефалгия чаще всего спровоцирована миофасциальными причинами и реже суставными. Головная боль располагается в височной и околоушной областях и усиливается при движениях нижней челюсти, жевании и явлениях бруксизма. При надавливании на область мышц или сустава боль усиливается.
Какой бы ни была причина вашей головной боли – мы поможем выяснить ее и подобрать лечение (если это первичная головная боль, неврологическая проблема) или направить к специалистам, которые занимаются лечением основного заболевания, если головная боль окажется вторичного характера.
В команде врачей «Университетской клиники головной боли» работают эксперты мирового уровня. Все наши доктора используют в своей практике методы с доказанной эффективностью и безопасностью.
Мы не назначаем ненужных исследований «для увеличения среднего чека» и лекарств, которые не применяются нигде в мире. Мы лечим все виды головных болей у взрослых и детей с рождения. Консультируем очно и дистанционно.
Если вас беспокоит головная боль и вы хотели бы выяснить, что является ее настоящей причиной, можете обратиться за консультацией к любому из наших неврологов-цефалгологов. «Университетская клиника головной боли» находится в Москве по адресу: ул. Люсиновская, дом 39, строение 2 (10 минут пешком от ст. м. «Добрынинская», «Серпуховская»). Узнать цены на услуги или записаться на консультацию можно через мессенджеры, форму обратной связи на сайте или по телефону.
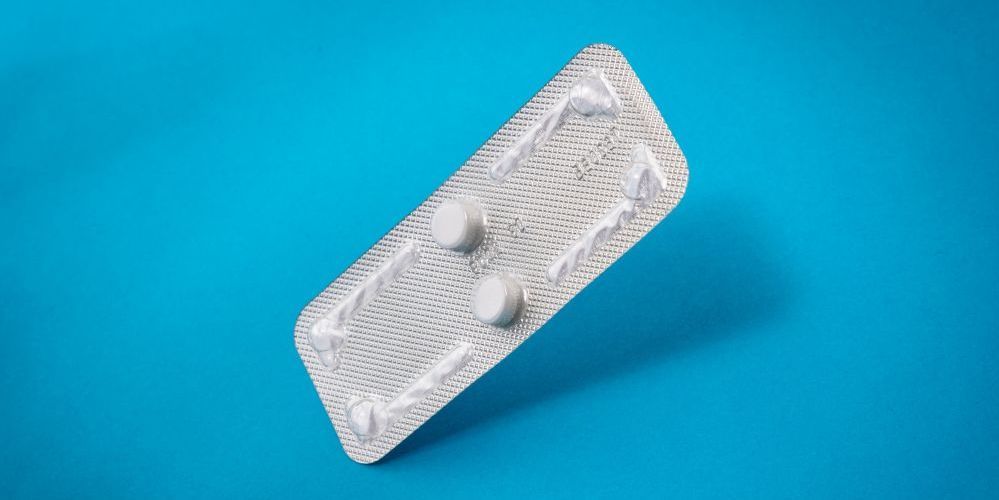
Если у вас диагностирована эпизодическая мигрень (когда голова болит реже 15 дней в месяц, а приступов мигрени меньше 8), приступы которой не снимают обычные обезболивающие, врач может предложить вам принимать триптаны. Это группа лекарств, которые задуманы именно для снятия приступов мигрени (для другой головной боли они не подходят). Триптаны действуют при любой фазе мигрени, но если использовать в начале приступа, результат будет быстрее.
Есть правила приема триптанов:
- при легкой и умеренной головной боли принимают одну таблетку или одну дозу спрея;
- вторую дозу можно принять через 2 часа;
- нельзя принимать больше двух доз в сутки;
- нельзя использовать триптаны больше двух дней в неделю.
Триптаны безопасны, когда вы применяете их по показаниям, но не забудьте ознакомиться со списком побочных эффектов. Кстати, при приеме триптанов в начале приступа головной боли побочные эффекты возникают реже.
Противопоказаны триптаны при ишемической болезни сердца, при перенесенном инсульте, неконтролируемой артериальной гипертензии, при приеме некоторых лекарственных средств. Поэтому обязательно расскажите о своих заболеваниях врачу и не назначайте себе препараты самостоятельно.
Важно! Если один триптан оказался для вас неэффективным, вполне может помочь другой. И ещё раз: назначать любые препараты этой группы, как и другие лекарства для купирования головной боли, должен врач.
Важно не переусердствовать с триптанами – это приводит к осложнениям. Таким, как абузусная головная боль. О ней мы уже писали (смотрите пост с надписью "На упаковках таблеток от головной боли нужны предупреждения, как на пачках сигарет").
В «Университетской клинике головной боли» мы следуем международным стандартам терапии. Тактика лечения складывается по итогам консультации. Дополнительных анализов и исследований обычно не нужно. Одной консультации невролога-цефалголога, как правило, хватает, чтобы установить диагноз и выбрать схему лечения для пациентов с формами эпизодической головной боли без осложнений.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Сегодня поговорим о нежно любимом многими врачами диагнозе ВСД (вегето-сосудистая дистония), с которым на самом деле давным-давно пора распрощаться. Почему? Потому что ВСД – это мнимый диагноз. Его нет в международной классификации болезней, но, к сожалению, пациентам постсоветского пространства его устанавливают часто. Мы считаем, что это большая проблема, потому что за несуществующим заболеванием скрываются болезни реальные.
С чего все начинается? Как обычно – с детства.
Часто диагноз ВСД ставят ещё в подростковом возрасте, когда мама с дочкой или сыном приходят на приём к врачу, и тот выясняет, что у ребенка бывают:
- головные боли;
- головокружения;
- обмороки;
- нарушение сна;
- ощущение сердцебиения;
- ощущение нехватки воздуха;
- избыточная потливость;
- приступы необоснованного беспокойства/страха (панические атаки).
«По совокупности заслуг» подросток получает диагноз. А заодно и назначения средств с недоказанной эффективностью, которые не снимают неприятные симптомы.
Знакомая история? Очень может быть – такой уж это распространенный случай.
Почему врачи до сих пор ставят такие диагнозы?
Чаще всего не со зла. Иногда врачи учились давным-давно, когда такие диагнозы ещё были в ходу. Иногда у них просто нет времени на долгие объяснения. Еще не каждый человек с готовностью будет слушать, почему ему стоит обратиться к «страшному» врачу психиатру (хотя они не такие уж страшные и здорово помогают). Иногда врачи стараются говорить с пациентами вроде на знакомом им языке (вы ведь все раньше слышали о ВСД).
Чем «лечат»?
Препаратами, «улучшающими работу сосудов», и ноотропами. Всё это, как вы наверняка уже знаете, бесполезные лекарства. А если какой-то результат и получается, то, скорее всего, объясним он лишь эффектом плацебо.
Что может скрываться за ВСД?
Опасность диагноза ВСД в том, что за ним легко маскируется огромное число других заболеваний, которые в итоге останутся без лечения. Это и мигрень, и головная боль напряжения, позиционное головокружение, гипертония, гипер- и гипотиреоз, депрессия, тревожные расстройства, синдром раздражённого кишечника и многое другое.
Что делать, если ставят диагноз ВСД?
Повод задуматься и найти невролога, который работает по принципам доказательной медицины. Лечитесь правильно!
Больше статей о головной боли читайте в нашем Телеграм-канале.



 Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
 Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
 Вы можете скачать дневник в любое время.
Вы можете скачать дневник в любое время.