Как возникает головная боль

➡️ Основной механизм возникновения боли
Боль в нашем организме возникает благодаря специальным рецепторам — ноцицепторам, которые находятся практически во всех тканях и органах. В обычном состоянии они «спят», но при повреждении, например, порезе, активируются и создают электрический импульс. Он по чувствительным нервам передается через спинной мозг в головной мозг, где мы и ощущаем боль.В головном мозге происходит не только понимание, где болит, но и включаются зоны, отвечающие за чувства — боль всегда сопровождается неприятными ощущениями и эмоциями. Кроме этого, мозг хранит память о боли: различные аспекты возникновения, причины и даже ожидание человека от событий или предметов, которые могут ее причинить. Например, можно испытать негативные эмоции при виде горячего утюга или острого ножа.
➡️ Что происходит при головной боли
Важно сразу прояснить: мозг болеть не может, так как в его тканях просто нет болевых рецепторов. Боль возникает в окружающих структурах:➖сосудах головного мозга
➖мышцах и апоневрозах скальпа и шеи
➖оболочках мозга
➖нервах
Головная боль — это сложный сигнал, и в 90% случаев ключевую роль в нем играет тройничный нерв. Его три крупные ветви отвечают за чувствительность лица, кожи головы, слизистых носа и рта, а также твердой оболочки мозга и сосудов.
Любое повреждение, воспаление в области головы или изменения, происходящие под воздействием внешних триггеров, активируют тройничный нерв, и болевой импульс через ганглий (нервный узел тройничного нерва) попадает в особую зону головного мозга — ядро тройничного нерва. Эти две зоны — ганглий и ядро — очень важны для развития головной боли, так как выступают своего рода трансформаторами, которые могут изменить болевой сигнал: уменьшить его или усилить. В итоге, импульс попадает в разные зоны головного мозга (таламус, гипоталамус, кору головного мозга), где формируется как само ощущение боли, так и эмоциональная реакция на нее с учетом предшествующего опыта человека, который хранится в головном мозге.
Со временем вырабатывается «болевая память», снижается болевой порог, и центральная нервная система становится сверхчувствительной — начинает интерпретировать даже нормальные сигналы как боль.
Головная боль — сложный процесс передачи и обработки нервных импульсов, похожий на работу электрической схемы, где одни участки могут усиливать, другие ослаблять силу болевого сигнала . Всё, что может болеть в области головы, где есть рецепторы тройничного нерва, может вызвать головную боль.
➡️ Что влияет на развитие мигрени
В случае мигрени активация тройничного нерва происходит из-за нарушения работы самого мозга, но путь болевого импульса остается тем же. Также на возникновение приступа мигрени влияет выброс болевых медиаторов в системе тройничного нерва, например, кальцитонин-ген-родственного пептида (CGRP), субстанции P и гипофизарного пептида (PACAP) — активатора аденилатциклазы. Они расширяют сосуды и раздражают болевые рецепторы. В результате мощная волна нервных импульсов, которые передаются от нейрона к нейрону, запускает приступ мигрени.Современное лечение мигрени — антиCGRP-терапия с помощью моноклональных антител или гепантов — как раз направлено на блокировку активности одного из таких болевых веществ — главного “виновника” мигрени CGRP. Это позволяет снизить передачу болевых сигналов в системе тройничного нерва и помогает в терапии мигрени.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.
Другие статьи

Ура! Появились новые варианты купирования приступа мигрени!
На рынок выходят новые классы препаратов, специально разработанных для лечения мигрени – гепанты (CGRP-антагонисты) и дитаны (агонисты к серотониновым рецепторам 5-HT1F). Эти препараты уже применяются в США и Европе, но у нас ещё не зарегистрированы.
1) Речь идет о двух группах новых препаратов:
Джепанты или ещё их называют гепанты (антагонисты CGRP рецепторов) представлены в виде таблеток. Например, Ubrelvy, (уброгепант), Nurtec (римеджепант), Vydura (римеджепант), Zavzpret (заведжепант) в виде спрея в нос. Они направленно воздействуют на рецептор CGRP, который связан с возникновением болевых ощущений при мигрени: блокируют действие этого белка, что и снижает частоту и интенсивность мигренозных приступов.
Дитаны (5-HT1F агонисты), например, Reyvow (ласмидитан). Воздействуют на серотониновые рецепторы 5-HT1F, не вызывая сужения сосудов. Это делает их безопасными для пациентов с сердечно-сосудистыми заболеваниями, которым противопоказаны триптаны.
2) Эти новые классы препаратов имеют меньше противопоказаний и побочных эффектов в сравнении с триптанами и обезболивающими, которые при частом применении могут привести к развитию другого вида головной боли – абузусной (лекарственно-индуцированной головной боли). Однако эффективность их может быть ниже, чем у триптанов. Прямых сравнений с триптанами не было.
3) Все эти препараты рецептурные и принимаются по назначению врача. Выбор препарата зависит от индивидуальных характеристик мигрени человека, наличия у него противопоказаний к этим лекарствам и других факторов.
4) Финальный пункт не очень радостный – к сожалению, клинических исследований этих препаратов в России почти не было: исследовали только атоджепант для профилактики мигрени. Поэтому пока шанс их появления у нас в ближайшее время довольно небольшой.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Все знают, что головная боль проходит от обезболивающих. Они же и созданы для того, чтоб её лечить, так ведь? Но на самом деле избыточный прием обезболивающих сам может стать причиной головной боли.
Когда появляется боль от обезболивающих?
Существует отдельный тип головной боли, который врачи и учёные называют «лекарственно-индуцированная (или абузусная) головная боль». Такой диагноз ставят, когда человек принимает обычные обезболивающие из-за мигрени или головной боли напряжения 15 или больше дней в месяц в течение последних трёх месяцев. А если речь идет о комбинированных обезболивающих (в них несколько действующих веществ, это препараты типа спазмалгона или цитрамона) или триптанах, то их достаточно принимать всего 10 дней в месяц в течение трёх месяцев, чтобы заполучить абузусную головную боль.
Как она ощущается?
Обычно абузусная головная боль бывает ежедневно. По характеру эта боль очень разная. Может быть умеренной, но изнуряющей. Может быть интенсивной. Может быть похожа на мигрень, может – на обычную головную боль. При этом приступы мигрени никуда не уходят и проявляются с привычной периодичностью.
Как лечат абузусную головную боль?
Чтобы избавить человека от абузусной головной боли, чаще всего врачи рекомендуют полностью отказаться от обезболивающих. Однако часто на фоне отмены обезболивающих состояние ухудшается (возникает своеобразная «ломка»). Для того, чтобы облегчить этот период, мы проводим специальные поддерживающие процедуры по детоксификации (капельницы) или подбираем обезболивающие из других групп для замены. Одновременно с детоксификацией мы назначаем профилактическое лечение, которое помогает снизить число дней с головной болью и уменьшить количество обезболивающих.
Больше статей о головной боли читайте в нашем Телеграм-канале.
Литература:
- Краткие рекомендации экспертов по диагностике и лечению мигрени:
https://www.rmj.ru/articles/nevrologiya/Kratkie_rekomendacii_rossiyskih_ekspertov_po_diagnostike_i_lecheniyu_migreni/ - Лекарственно-индуцированная головная боль (на английском):
https://www.migrainetrust.org/about-migraine/types-of-migraine/other-headache-disorders/medication-overuse-headache/ - Лечение лекарственно-индуцированной головной боли (на английском):
https://www.nice.org.uk/guidance/cg150/ifp/chapter/treatment-for-medication-overuse-headache

- Хронической головной боли, например, головной боли напряжения, мигрени.
- Хронической лицевой боли, хронической скелетно-мышечной боли любой локализации, которые продолжаются более 3-х месяцев.
- Сопутствующих депрессии и тревоге, нарушениях сна.
Как правило, применяют:
- Трициклические антидепрессанты, которые часто назначают при хронических болях.
- Селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН) эффективны при хронической боли, а также при наличии сопутствующих тревоги и депрессии.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) могут использоваться в ряде случаев, когда в клинической картине преобладают симптомы психоэмоциональных расстройств.
В следующей статье мы расскажем про самые распространенные мифы об антидепрессантах и стоит ли в них верить.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.
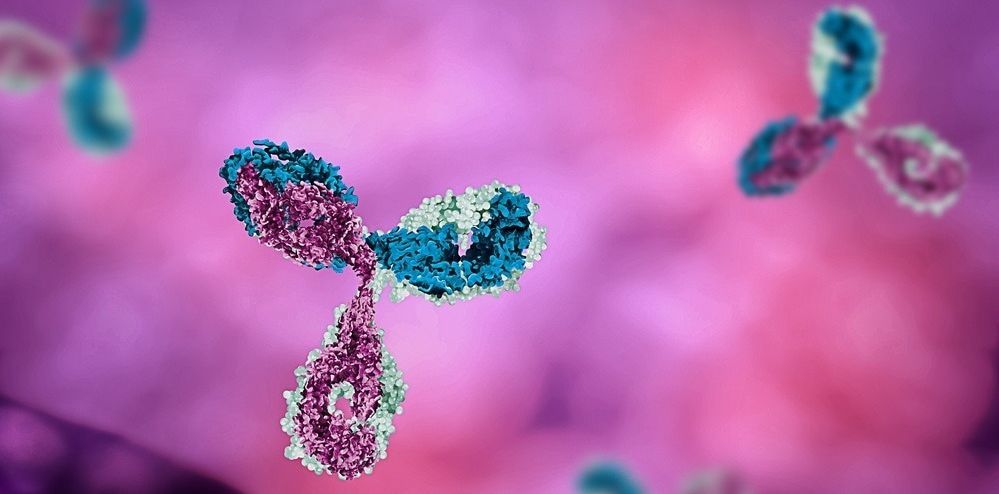
Что такое моноклональные антитела и как они помогают лечить мигрень.
О каких препаратах идет речь?
Эренумаб ( в России, Aimovig на Западе), Фреманезумаб (, Ajovy), Галканезумаб (Эмгалити, Emgality) и Эптинезумаб (Vyepti). В 2020 году в России появились первые два из списка, сроки выхода в продажу остальных пока неизвестны.
В нашей клинике вы можете сделать инъекцию Аджови или Иринэкса. Стоимость: Аджови – 23.500 рублей, Иринэкс – 22.500 рублей за инъекцию + консультация врача, если вы у нас еще не наблюдались. При курсовом лечении консультация врача нужна только при первом введении.
Что такое моноклональные антитела? Это что-то связанное с иммунитетом?
И да и нет. Мы все знаем, что антитела – это особые молекулы нашей иммунной системы, которые борются с вирусами и бактериями. Их ключевая особенность – высокая специфичность (избирательность) в отношении какой-то одной мишени, против которой они были созданы организмом.
Именно поэтому мы можем болеть гриппом каждый год, даже если уже болели им раньше: вирус гриппа всегда чуть-чуть меняется от года к году, а наши старые антитела уже его не узнают. А прививка от кори или краснухи действует очень долго, так как эти вирусы не подвержены изменениям и наши антитела хорошо их узнают.
Именно избирательность антител, то есть, то, что они как ключ к замку подходят только к одной цели, позволила использовать их в медицине. Если мы знаем какую-ту особенную мишень в заболевании (например особенность раковой клетки), то можем создать антитела в лаборатории именно против этой раковой клетки и не будет необходимости «выжигать» химиотерапией все клетки подряд. Именно поэтому терапия моноклональными антителами впервые появилась в онкологии в конце 20-го века.
Затем, по мере того, как ученые стали узнавать биологические основы других болезней, этот подход к лечению стал проникать и в другие области медицины. Сейчас моноклональные антитела успешно используют в лечении псориаза, рассеянного склероза, ревматических заболеваний, астмы, а теперь – и мигрени.
И на какие мишени мы можем действовать моноклональными антителами при мигрени?
При мигрени мы можем заблокировать специальный белок CGRP или его рецептор.
Что такое CGRP?
Аббревиатура расшифровывается как Calcitonin gene-related peptide (Кальцитонин-ген родственный пептид). Это один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени. Можно сказать, что CGRP ручки громкости: чем его больше выделилось, тем сильнее и мучительнее боль.
Как связаны тройничный нерв и мигрень? Мигрень – это же изменение тонуса сосудов?
Как раз сосуды при мигрени почти или совсем ни при чем. «Сосудистая» теория мигрени была актуальна в середине прошлого века. В последние 20-30 лет стало ясно, что причина мигрени в нарушении работы головного мозга, точнее, отдельных его частей (система тройничного нерва, гипоталамус, кора головного мозга). Ученые обнаружили вещества, концентрация которых повышается при приступе мигрени (CGRP, PACAP, VIP) и придумали новые революционные препараты.
Как действуют эти препараты?
Они блокируют путь возникновения боли, в котором участвует белок CGRP. Есть две схемы: по одной работают препараты фреманезумаб, галканезумаб, эптинезумаб. Они блокируют сам белок. Эренумаб работает по-другому: влияет на рецептор, особую зону на поверхности клетки, чувствительную к этому белку. Но в целом принцип работы у препаратов общий – прервать “путь боли” с участием белка CGRP. Мы можем повлиять на этот путь или заблокировав сам белок CGRP с помощью фреманезумаба, галканезумаба и эптинезумаба, или заблокировав действие CGRP на его рецептор (особую зону на поверхности клетки) с помощью Эренумаба.
Как вводят моноклональные антитела от мигрени?
Все препараты представляют собой растворы и вводятся с помощью простой подкожной инъекции: (Ajovy, Иринэкс, Aimovig и Emgality) или внутривенно (Vyepti).
Какой эффект я почувствую?
Основная задача этой терапии – профилактика приступов мигрени. Мы не можем (никто в мире не может) излечить мигрень полностью, так как это врожденная особенность вашего мозга, но мы можем взять ее под контроль и сделать приступы слабее и реже. Лечение, цель которого – сократить частоту приступов, и называется профилактической терапией мигрени.
У меня полностью пройдет мигрень?
Это возможно с вероятностью примерно 20%. Именно у такого количества людей, которые участвовали в исследовании, приступы мигрени полностью заканчивались к концу года применения терапии. На 75% меньше приступов стало примерно у 45% участников исследований, а на 50% – у ⅔ пациентов. Это очень хорошие результаты по сравнению с тем лечением мигрени, которое было доступно ранее (противоэпилептические препараты, бета-блокаторы, кандесартан, антидепрессанты и ботулинический токсин).
Как часто надо применять эти лекарства?
Препараты вводят подкожно каждый месяц (Иринэкс, Аджови/Ajovy, Эмгалити/Emgality) или раз в три месяца (Аджови/Ajovy и Vyepti).
И их нужно будет колоть всю жизнь?
Конечно нет. Задача профилактической терапии мигрени: взять мигрень под контроль и сделать ее редкой, хорошо отвечающей на лечение обезболивающими. Обычно профилактику назначают на 6 или 12 месяцев – этого периода обычно достаточно, чтобы «перезагрузить» головной мозг, после чего приступов станет меньше или они совсем пропадут.
А как понять, что я в числе людей, которым это лечение помогает?
По рекомендациям европейских и американских ассоциаций по лечению головной боли мы можем оценить, работает ли лечение, через 3 месяца (если препарат вводят раз в месяц) или через 6 месяцев (если препарат вводят раз в три месяца).
А что с побочками? Наверняка что-то ужасное?
Совсем нет. Из самых частых побочных эффектов (их испытывали около 20% участников исследований) – это реакции в месте введения (покраснение, боль, жжение, отек). Это быстро проходит. В остальном серьезных нежелательных явлений исследования не показали.
Как давно появились?
Первые препараты (Аймовиг и Аджови) появились в продаже в США в 2018 году. В нашей Университетской клинике головной боли проходили исследования всех четырех препаратов еще с 2016 года.
Какие препараты есть у нас?
В России зарегистрированы два из четырех препаратов – Иринэкс (в других странах он называется Аймовиг) и Аджови.
Как получить лечение с помощью моноклональных антител к CGRP или рецептору к CGRP?
Вы можете приобрести препарат в аптеке или в специализированной клинике (такой, как наша). Препарат рекомендуют вводить под наблюдением врача.
Сколько стоит эта терапия?
Стоимость лечения с помощью препарата Иринэкс в нашей клиники составляет 22500 рублей. Стоимость лечения с помощью препарата Аджови – 23500 рублей. Перед введением необходима консультация с врачом.
Сколько стоит лечение препаратом Иринэкс?
Стоимость инъекции Иринэкса – 22.500 + стоимость консультации врача.Сколько стоит лечение препаратом Аджови от мигрени?
Стоимость инъекции Аджови – 23.500 рублей + стоимость консультации врача.
Консультация нужна только перед первым введением. При курсовом лечении в дальнейшем вы платите только за инъекцию.
Как записаться на прием и ввести Иринэкс или Аджови?
Если вы не наблюдаетесь в нашей клинике, записывайтесь на первичный прием к любому специалисту на удобное для вас время. Если врач подтвердит диагноз и то, что вам подходят эти препараты, ввести Иринэкс или Аджови можно будет сразу же.
Если вы уже наблюдаетесь у нас в клинике с диагнозом «мигрень» – записывайтесь на к любому неврологу на удобное вам время. При записи скажите, что вас интересует инъекция Иринэкса или Аджови. В случае, если предыдущий ваш визит был не более 2 месяцев назад, оплатить нужно будет только препарат, без консультации.
Больше статей о головной боли читайте в нашем Телеграм-канале.
Чтобы записаться к врачу, звоните: +7 (495) 190-75-79 или нажмите кнопку «Запись на прием», выберите доктора и нужное время в его расписании.

➡️ Почему возникают побочные эффекты
Важно понимать, что нежелательная реакция организма в начале приема антидепрессантов — это распространенная и часто временная ситуация. В первые недели организм приспосабливается к лекарству: антидепрессанты влияют на уровень нейромедиаторов (например, серотонина), и рецепторы в клетках головного мозга только начинают перестраиваться и адаптироваться к новому количеству химических веществ. То есть происходит настройка организма, и сначала он может работать нестабильно, но в дальнейшем все его функции нормализуются. Временные побочные реакции в этот период — не поломка, а процесс привыкания.➡️ Когда проходят побочные эффекты
В большинстве случаев практически все нежелательные явления полностью проходят к концу первого месяца приема.Вот некоторые типичные примеры:
➖Тошнота, дискомфорт в ЖКТ — как правило, проходят через 2 недели, когда организм адаптируется к присутствию лекарства.
➖Усиление тревожности, нервозность — обычно уменьшаются по мере стабилизации уровня серотонина и начала основного терапевтического эффекта антидепрессанта примерно спустя 2-4 недели.
Если нежелательные симптомы сильно выражены, мешают обычной жизни или не ослабевают даже через месяц — обязательно обсудите свое самочувствие с врачом. Побочные эффекты всегда можно скорректировать и улучшить переносимость антидепрессантов.
➡️ Когда стоит немедленно обратиться к врачу
Некоторые реакции требуют срочной консультации со специалистом:➖сильная аллергия, например, сыпь по всему телу, отек, затруднение дыхания
➖резкое ухудшение настроения или сильное возбуждение, панические атаки
➖возникновение суи***ных мыслей
Это редкие ситуации, но важно, чтобы врач оценил состояние человека и при необходимости изменил дозировку, схему приема или подобрал другой, более подходящий, препарат.
В целом, бояться побочных эффектов не нужно: большинство из них временные и связаны с адаптацией организма к новому лекарству. Также не стоит отменять прием антидепрессантов самостоятельно. Их эффект наступает постепенно, а переносимость улучшается со временем. Ключ к успешной терапии — терпение и открытый диалог с вашим врачом.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.
С постоянными головными болями сталкиваются многие, и чтобы быстро снять приступ, самостоятельно принимают распространенные обезболивающие средства. Так ли безопасен такой подход при частых головных болях и почему со временем некоторые препараты перестают помогать или даже усиливают боль? Рассказываем об этом в статье.
Причины постоянной головной боли
Чаще всего причинами ежедневной головной боли являются:
-
Хроническая мигрень. При хронической форме мигрени приступы случаются 15 и более дней в месяц на протяжении не менее 3 месяцев. Головная боль пульсирующая (но не всегда), чаще односторонняя, но бывает и с двух сторон, умеренной или высокой интенсивности. Может сопровождаться тошнотой и/или рвотой, повышенной чувствительностью к свету и звукам, усиливаться при физических действиях, например, наклонах или ходьбе. Дополнительно могут наблюдаться снижение концентрации внимания и заметная усталость.
-
Хроническая головная боль напряжения (ГБН). Боль двусторонняя, давящая, сжимающая, вместе с ней человека могут беспокоить напряжение и боль в области шеи.
-
Лекарственный абузус — головная боль, которая развивается из-за чрезмерного употребления обезболивающих и трудно поддается лечению.
-
Новая ежедневная персистирующая головная боль. Она начинается внезапно. Человек может даже назвать точные дату и время начала приступов. С момента дебюта головная боль появляется ежедневно. Она не имеет специфических черт и может быть похожа на мигрень или ГБН.
Симптоматическое лечение головной боли
Хотя симптоматическое лечение и не устраняет причины головной боли, но позволяет купировать приступ, уменьшая воспаление, чувствительность болевых рецепторов и сужая сосуды. Обезболивающие нужны, чтобы предотвратить хронизацию боли и снизить уровень тревоги и депрессии, которые возникают в ответ на длительную боль.
Препараты для уменьшения болевых ощущений работают через разные механизмы, но, как правило, человек не будет разбираться в этих нюансах и примет то средство, которое ему доступнее — чаще всего, это парацетамол, комбинированные обезболивающие препараты, нестероидные противовоспалительные средства или спазмолитики.
Давайте разберемся, как действуют на головную боль эти препараты, какие из них эффективны, а какие бесполезны или могут нанести вред.

Какие препараты работают:
-
Простые анальгетики. Парацетамол — основной представитель этой группы. Он блокирует фермент, который необходим для образования медиаторов боли, а также повышает болевой порог, что делает организм менее восприимчивым к болевым ощущениям. Главные эффекты — уменьшение воспаления и интенсивности головной боли, а также снижение температуры, что актуально при лихорадке. Для купирования приступа используют дозировку парацетамола до 1000 мг в сутки.
-
Нестероидные противовоспалительные средства (НПВС), например, ибупрофен, напроксен, диклофенак, аспирин. Они также блокируют ферменты, участвующие в образовании медиаторов боли, снимают воспаление и болевые ощущения. Есть НПВС с селективным действием, которые влияют только на определенный фермент циклооксигеназу-2 (ЦОГ-2). Они являются более безопасными с точки зрения возможных побочных реакций по сравнению с неселективными препаратами.
НПВС нужно использовать в самом начале приступа, принимать полную рекомендованную дозу и запивать достаточным количеством воды.
-
Триптаны. Это группа рецептурных лекарств для снятия приступов мигрени. Активные вещества, содержащиеся в триптанах, воздействуют на серотониновые рецепторы и вызывают сужение сосудов в головном мозге. Также они блокируют активность в системе тройничного нерва и уменьшают выделение провоспалительных медиаторов, провоцирующих мигрень. Особенность триптанов в том, что они наиболее эффективны при применении в самом начале приступа, когда симптомы только начинают появляться. Поэтому важно принимать их с точным соблюдением всех рекомендаций врача.
-
Комбинированные обезболивающие, например, пенталгин, цитрамон, аскофен. В их составе находятся лекарства с разным механизмом действия, которые снимают воспаление и воздействует непосредственно на болевые рецепторы. У комбинированных препаратов есть недостаток — маленькие дозировки обезболивающих, и для эффективного снятия головной боли одной таблетки может не хватить. Также многокомпонентность и содержание веществ, не влияющих на причину головной боли, например, в состав часто добавляют кофеин, спазмолитики и седативные вещества, может увеличить риск побочных эффектов.
Все препараты этих групп лучше принимать под контролем врача. Если приступ не купировать правильно, то это может привести к хронизации головной боли, когда она становится чаще и интенсивнее, требует большего количества обезболивающих. Из-за их чрезмерного применения может возникнуть абузусная головная боль, которая сложно поддается лечению.
В целом, чем меньше компонентов в одной таблетке обезболивающего, тем оно безопаснее. Поэтому монопрепараты, в составе которых только одно действующее вещество, предпочтительнее для купирования головной боли.
Для снятия приступов мигрени как специфической головной боли наиболее эффективны триптаны. Также используют монопрепараты, такие как парацетамол или ибупрофен, и селективные НПВС. Важно отметить, что в некоторых случаях при мигрени необходима специальная терапия.
Для ГБН лучше подходят НПВС и парацетамол.
Что лучше не использовать
Многие люди для снятия головной боли применяют спазмолитики, например, препарат с торговым названием «Но-шпа». Действующее вещество в его составе — дротаверин. К сожалению, в большинстве случаев он оказывается бесполезным. Действие но-шпы направлено на расслабление гладкой мускулатуры в кишечнике, мочевом пузыре или желчевыводящих путях, и никак не влияет на причину головной боли.
Если вас беспокоят постоянные головные боли — обратитесь к нашим неврологам-цефалгологам. Они помогут установить точный диагноз и назначат эффективное лечение. При правильном подходе в большинстве случаев частой головной боли прогноз положительный. Важно следовать рекомендациям врача по дозировке и режиму приема препаратов, а также по возможности скорректировать образ жизни и устранить триггеры головной боли.
Врачи «Университетской клиники головной боли» в Москве — эксперты мирового уровня, авторы многих научных статей в международных и российских изданиях. Не только диагностируют и лечат все виды головных болей у взрослых и детей с рождения, но и обучают других врачей. Консультируют очно и дистанционно.
Узнать цены на услуги или записаться на консультацию можно через мессенджеры, форму на сайте и по телефону.
Материал подготовлен вместе с нашим неврологом-цефалгологом Евгением Владимировичем Носковым.
Когда болит голова, многие люди первым делом начинают измерять давление. Считается, что повышение, а иногда и понижение давления – причина головной боли. Это уже устоявшийся миф. Но доля правды в нём есть. Разберемся подробнее! Рассказывает Кирилл Владимирович Скоробогатых, невролог, к.м.н., руководитель нашей клиники:
«По данным исследований, головная боль из-за высокого артериального давления может быть только в том случае, когда верхний показатель превышает 180 или нижний – 120 мм ртутного столба. В таком случае головная боль действительно будет вторичной (то есть, вызванной другим заболеванием, в данном случае – повышением давления). Но подобный вид головной боли встречается довольно редко – всё-таки ситуация, когда давление настолько высокое, не самая распространенная.
Чаще всего при головной боли бывает как раз наоборот. Именно головная боль, действуя на организм как стресс, провоцирует повышение артериального давления. Да и вообще любая боль может менять уровень давления вплоть до 30 мм ртутного столба в большую сторону. Давление понизится самостоятельно, когда приступ головной боли пройдет.
Получается, если показатели на тонометре ниже 180/120, но все равно повышены и голова болит, нужно искать другую причину этой боли. Чаще всего это будет мигрень или головная боль напряжения.»
Больше статей о головной боли читайте в нашем Телеграм-канале.

Сама по себе мигрень не опасна, но она может привести к осложнениям, которые включают несколько состояний, угрожающих жизни человека – это мигренозный статус, персистирующая аура без инфаркта, мигренозный инфаркт (инсульт). В этой статье наш невролог Нина Ващенко расскажет о мигренозном статусе, о других опасных состояниях – в следующих.
МИГРЕНОЗНЫЙ СТАТУС: что это такое и почему нужна экстренная помощь
Обычно приступ мигрени длится от 4 до 72 часов. Но бывают случаи, когда приступ или серия следующих друг за другом болевых атак (с небольшими перерывами, связанными с действием лекарств или со сном) длится больше трех дней, а иногда недель или даже месяцев. Проходит тяжело: с высокоинтенсивной головной болью, рвотой, слабостью, повышенной чувствительностью к свету и звукам, снижением двигательной активности.
Такое состояние получило название «мигренозный статус». Это осложнение мигрени, при котором есть риск развития мигренозного инсульта. Поэтому ситуация иногда требует срочной госпитализации.
Обычные препараты перестают работать, а из-за рвоты таблетки не задерживаются в желудке. Поэтому лекарства, которые помогают предотвратить возврат головной боли, будут вводить внутримышечно или внутривенно. Это рецептурные препараты.
То есть, если у вас мигренозный статус — срочно за помощью! Можно и к нам.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Головная боль — одна из самых распространенных жалоб современного человека. Согласно данным Всемирной организации здравоохранения (ВОЗ) около 50% опрошенных сообщали о головной боли хотя бы один раз на протяжении последнего года. До 4% взрослого населения мира страдает от головной боли, продолжающейся 15 или более дней ежемесячно. Среди них больше половины составляют люди трудоспособного возраста. Это действительно всемирная проблема, которая является ощутимым, в том числе и финансовым, бременем для людей, страдающих от сильных приступов боли. Они не могут нормально работать, быть частью общества и жить полноценной жизнью.
Что такое цефалгия
Цефалгия или головная боль — кратковременное либо длительное субъективное болезненное ощущение, возникающее в любой области головы с возможным распространением на соседние структуры (глаза, лицо, шея).
У женщин головная боль развивается чаще из-за чувствительности болевой системы головного мозга к колебаниям женских половых гормонов. Цефалгия может проявляться как у взрослых, так и у детей.
Головных болей существует огромное количество видов. В Международной классификации их более 300. Все они делятся на первичные — самостоятельные заболевания из-за нарушения работы головного мозга, и вторичные, которые возникают вследствие каких-то других болезней.
Виды первичной головной боли
Первичная головная боль — самостоятельное заболевание, которое развивается из-за сбоев в работе болевой и антиболевой систем головного мозга. Она встречается в 90% случаев цефалгий. К первичной головной боли относятся, например:
– мигрень;
– головная боль напряжения;
– кластерная головная боль и другие тригеминальные вегетативные цефалгии;
– редкие виды цефалгий, например, кашлевая, холодовая, связанная со сменой положения тела, сексом, физической активностью.
Мигрень — это заболевание с наследственной предрасположенностью. Приступ может возникнуть из-за определенных провокаторов (триггеров) таких, как стресс, физические нагрузки, дефицит сна, пропуск приема пищи, недостаточное употребление жидкости.
Воздействие триггеров запускает каскад болевых реакций и инициирует образование электрических импульсов в гипоталамусе, которые распространяются на тригемино-васкулярную систему. Ее клетки синтезируют болевой нейропептид (CGRP), который расширяет сосуды твердой мозговой оболочки и вызывает нейрогенное воспаление. Это раздражает болевые рецепторы мозговых оболочек, за счет чего формируется головная боль. При мигрени она средней или сильной интенсивности, как правило, односторонняя, пульсирующая. Может сопровождаться тошнотой или рвотой, повышенной чувствительностью к свету и звукам, усиливаться при физических нагрузках, например, при ходьбе.
Головную боль напряжения провоцируют длительное статичное положение головы и шеи, тяжелые умственные нагрузки и стресс. Именно напряженные мышцы шеи выступают в роли первоисточника боли в голове. Долгая стимуляция нервных структур в конце концов их истощает, болевые рецепторы становятся гипервозбудимыми и могут реагировать даже на неболевые раздражители. Головная боль напряжения чаще двусторонняя, умеренной интенсивности, давящая, сжимающая, не сопровождается рвотой и тошнотой, как при мигрени.
Кластерная головная боль считается самой сильной из всех существующих болей. Ее интенсивность достигает 10 из 10. Цефалгия затрагивает одну сторону головы и распространяется на область глаза. Приступ часто сопровождается слезотечением, покраснением и отеком глаза, заложенностью носа и сильным беспокойством.
Виды вторичной головной боли
Вторичные головные боли составляют 10% всех видов цефалгий. Они являются симптомом, проявлением другой болезни.
Могут возникать при:
– черепно-мозговых травмах;
– сосудистых заболеваниях головного мозга: инсульте, аневризме, мальформации, артериите;
– внутричерепной патологии: опухоли, доброкачественном пароксизмальном головокружении;
– приеме и отмене лекарств и других веществ (силденафил, алкоголь, никотин, нифедипин, комбинированные оральные контрацептивы). В отдельную группу стоит выделить абузусную головную боль при злоупотреблении обезболивающими средствами (НПВС, комбинированные анальгетики, триптаны, парацетамол);
– инфекциях;
– нарушениях гомеостаза при гипотиреозе, голодании и болезнях сердца;
– различных аномалиях и заболеваниях черепа, ЛОР-органов, глаз, зубов, височно-нижнечелюстного сустава;
– психических расстройствах — психосоматические заболевания часто проявляются сильными болевыми синдромами в разных частях тела, в том числе в голове.
Причины цефалгий
Причин головной боли множество. Это могут быть генетическая предрасположенность и особенности функционирования головного мозга, как при мигрени, или же раздражение мозговых оболочек кровью, как при субарахноидальном кровоизлиянии.
При некоторых цефалгиях мы до сих пор до конца не знаем, как развивается болезнь.
Выяснить, что является настоящей причиной головной боли, может только квалифицированный специалист — невролог-цефалголог.
Существует много мифов о том, что вызывает головную боль, например, остеохондроз и извитые сосуды шеи. На самом деле, они не являются истинными причинами. Если вы страдаете от регулярной головной боли, нет смысла каждый год делать УЗИ сосудов шеи и рентген шейного отдела позвоночника для выявления там каких-либо изменений. Чаще всего мы сталкиваемся с мигренью и головной болью напряжения, а для их диагностики достаточно тщательного опроса.
Диагностика цефалгий
Правильный диагностический поиск состоит всего лишь из 2 компонентов:
1. Тщательный опрос и осмотр.
2. Выявление тревожных симптомов вторичной головной боли по алгоритму SNNOOP10. При их обнаружении назначаются дополнительные исследования.
В первую очередь, невролог-цефалголог узнает жалобы, симптомы и историю жизни человека. Он задает вопросы, касающиеся характера, интенсивности, продолжительности боли, что ее провоцирует и чем она купируется. Дополнительные вопросы затрагивают иные аспекты жизни и здоровья человека. Врач уточняет, есть ли другие заболевания, в частности онкологические, инфекционные, эндокринные. Были ли черепно-мозговые травмы. Доктор обязательно оценивает психическое состояние человека, потому что депрессия и тревожное расстройство способствуют хронизации цефалгии.
Важную роль в диагностике цефалгии играет дневник головной боли. Вы можете вести обычный бумажный дневник или использовать электронный формат, например, Мигребот в Telegram. Дневник помогает установить все характеристики головной боли, частоту приступов, триггеры и препараты, которые помогают снять головную боль.

После опроса цефалголог переходит к неврологическому осмотру. Он проверяет рефлексы, мышечную силу, координацию движений, сохранность функций черепно-мозговых нервов и проводит ряд тестов, которые помогут ему подтвердить или исключить вторичную форму головной боли.
Только в случае, если врач заметит тревожные сигналы — «красные флаги», которые могут указывать на вторичную головную боль, он назначит дополнительные исследования, например КТ или МРТ.
В нашей «Университетской клинике головной боли» неврологи-цефалгологи специализируются исключительно на проблеме головной боли и, как правило, ставят диагноз за один прием благодаря своему опыту и следованию международным протоколам диагностики. Они подробно объясняют ход и цель свой действий и назначений. Мы не рекомендуем делать МРТ головного мозга просто так, на всякий случай. Каждое наше назначение опирается на доказательную базу и международные стандарты.
Лечение и профилактика цефалгий
Стратегия лечения головных болей определяется их причиной. Для медикаментозного лечения первичных головных болей в нашем арсенале есть несколько групп препаратов, которые снимают и предотвращают приступы головной боли. Например, для купирования мигрени используют триптаны и НПВС. При наличии головокружения и тошноты могут быть рекомендованы противорвотные средства.
Первичные головные боли можно профилактировать. Для этого используют бета-адреноблокаторы, противоэпилептические лекарства и антидепрессанты.
Новейшими направлениями в профилактике мигрени являются таргетная терапия моноклональными антителами и инъекции ботулотоксина по специальному протоколу PREEMPT.
Также мы рекомендуем скорректировать образ жизни, выявить личные триггеры, обучиться эффективным методикам релаксации, при необходимости пройти психотерапию.
При лечении и профилактике вторичных форм цефалгий вся терапия направлена на устранение основной причины головной боли. Если это новообразование головного мозга, то необходимо хирургическое лечение. Если цефалгия вызвана злоупотреблением обезболивающими, то целью является постепенная отмена «виновного» препарата.
В команде врачей «Университетской клиники головной боли» собраны эксперты мирового уровня, которые используют в своей практике методы с доказанной эффективностью и безопасностью. Кроме диагностики и лечения цефалгий, также обучают этому других специалистов, ведут научную деятельность. Мы не назначаем ненужных исследований для увеличения среднего чека и лекарств, которые не применяются нигде в мире. Лечим все виды головных болей, даже самые сложные случаи. Принимаем взрослых и детей с рождения. Консультируем очно и дистанционно.
Если вас беспокоит головная боль — обратитесь за консультацией к любому из неврологов-цефалгологов нашей клиники в Москве. Для записи можно позвонить по телефону или написать в мессенджеры.
Текст подготовлен вместе с нашим неврологом-цефалгологом Ниной Вячеславовной Коптенко.

Тревога часто приводит к головной боли — в последние дни мы это наблюдаем особенно часто. Наш невролог Нина Ващенко даст совет о том, как остановить такие головные боли:
«Беспокойство и страх, вызванные тревожностью, могут спровоцировать или усугубить головную боль. С тревогой связаны два вида головной боли — это головная боль напряжения и мигрень.
1. Головные боли напряжения
Развиваются при тревоге и стрессе, но могут иметь и другие триггеры. Длительность приступов — от нескольких часов до нескольких дней. Они недостаточно сильные, чтобы значимо повлиять на вашу повседневную жизнь, но все же могут негативно сказаться на её качестве.
Основные симптомы:
- тупая, ноющая головная боль;
чувство сжатия или давления на лоб, виски и/или затылок, по типу обруча вокруг головы;
- повышенная чувствительность кожи головы, напряжение в мышцах шеи и плеч.
2. Мигрень
Беспокойство провоцирует и мигрень. Она может длиться несколько дней и мешать вам заниматься повседневными делами.
Симптомы:
- пульсирующая боль в голове;
боль с одной стороны головы или лица;
- тошнота или рвота;
- нечеткое зрение, нарушение концентрации внимания;
- повышенная чувствительность к свету, звуку, запахам.
Что же делать?
1. Снизить уровень тревоги — это лучший способ избавиться от тревожной головной боли:
- уменьшите количество «экранного времени», если проблема вызвана тревожными новостями;
- изучите стратегии снижения тревожности, чтобы управлять её уровнем, так как чем сильнее тревога, тем интенсивнее может быть головная боль;
- если самому справиться не получается, обратитесь к специалисту, он поможет найти способы уменьшить ваше беспокойство.
2. Принять лекарство, если это необходимо (безрецептурное — парацетамол, ибупрофен или рецептурное, которое подобрал вам врач). Лечение лекарствами облегчает боль, но не решит проблему. И помните, что некоторые лекарства могут усугубить, а не облегчить ваше состояние.
Также можно подобрать немедикаментозные методы терапии.
3. Позаботиться о себе. Уход за собой помогает уменьшить симптомы тревоги, в том числе головные боли. Например, ежедневно спите не менее 7 и не более 10 часов, регулярно занимайтесь физической активностью, не пропускайте приемы пищи и пейте достаточное количество воды.
Если ваша головная боль выходит из-под контроля, обращайтесь к специалисту!
Больше статей о головной боли читайте в нашем Телеграм-канале.




 Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
 Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
 Вы можете скачать дневник в любое время.
Вы можете скачать дневник в любое время.